全人医療
WHOLE PERSON HEALING

第二次世界大戦後、淀川キリスト教病院は
病気で苦しんでいる人々に援助の手を差し伸べることを基本的な目的として、
大阪市内で最も医療機関の少ない場所に創立されました。
初代院長のフランク・A・ブラウンは、創立のこころとして次のことを述べています。
「淀川キリスト教病院は、いやしの奉仕により神の栄光と人の救いのためにささげられた病院です。
この病院は、人がキリストの愛を通して神と健全な関係におかれたとき、
はじめていやしの業が全うされるという信念に基づいて建てられた病院です。
そして愛の力と現代医学の最高の知識と技術が、身体的、精神的、社会的、霊的必要を持った病める方々に向けられています。
この病院を訪れられるすべての方々に対して、健康な生涯を送っていただけるように支援するとともに、
当病院の活動や職員によって示された愛と思いやりとわざを通して、
キリストにある生きた信仰へと導かれるように願うものです。」
この精神は何年も語り継がれ、今日の淀川キリスト教病院にいたっています。
今後も全人医療を掲げながら、医療の質の向上を目指します。

はじまり
第二次世界大戦後、淀川キリスト教病院は
病気で苦しんでいる人々に援助の手を差し伸べることを基本的な目的として、
大阪市内で最も医療機関の少ない場所に創立されました。
1955年、医療宣教師フランク・A・ブラウンを中心に米国長老教会によって、淡路の地に「淀川基督教診療所」が開所されました。
戦後の荒れ果てた日本のなかで医療が最も必要とされる土地を検討し、米国長老教会の婦人会の誕生日献金が病院建設資金として捧げられました。
翌1956年には「淀川基督教病院」として、アメリカの近代医療を基礎とする医療活動を本格的に開始しました。

医療ソーシャルワーカー(医療社会事業部)
病気を治すことだけが医療ではない。
患者さん一人ひとりの背景を考慮した社会復帰のためのサポート。
患者さんの病気や治療にともなう社会的、精神的、経済的さらには家庭的な問題にまで相談や援助を行い、患者さんの社会復帰をサポートすることを目的として「医療社会事業部」を設置し、医療ソーシャルワーカー2人でスタートしました。
「医療社会事業部」という名称は、当時の日本では耳慣れない言葉であり、通称「相談部」と呼称していました。
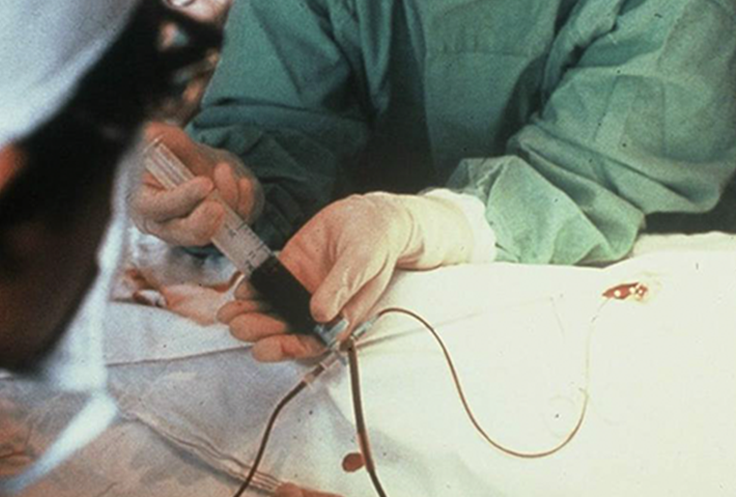
血液型不適合児に対する交換輸血
日本でほぼ前例のない治療法で、新生児医療に大きく貢献。
当時日本でほぼ前例のなかった血液型不適合による新生児重症黄疸に対する交換輸血を実施しました。この治療法は、重症重要黄疸によって重篤な障害に至る新生児を救う治療法として脚光を浴び、日本の医学・医療界に大きく貢献することになりました。
そして、この交換輸血は当院を中心に韓国、台湾に広まりました。
その他、産科と小児科が連携して周産期医療を行う体制や、脳神経外科による水頭症児の手術実施(1960年~)、大阪府内の7つの新生児専門施設が連携した新生児診療相互援助システム(NMCS)の開始(1977年)、当時民間病院には少なかった小児外科の設置(1978年)など、新生児医療の発展に貢献してきました。

大規模災害被災地への支援
当院による被災地への支援活動は、1959年の伊勢湾台風からはじまりました。
1959年伊勢湾台風では、現地に医療チームを派遣し、アメリカ軍やキリスト教団体と協力して救援活動を行いました。医療機器、薬剤などの不足する中で、精いっぱいの医療活動でした。この活動が当院での被災地支援活動のはじまりです。
その後、1995年阪神・淡路大震災では、地震対策本部を設け、多数の医師や研修医が現地に駆け付けました。さらに、当院でも救急搬送患者52人(3月末まで)を受け入れました。この経験を教訓に「淀川キリスト教病院災害対策規程・マニュアル集」と災害時用の設備・備品を整備しました。
2011年東日本大震災では、マニュアルを生かした迅速な救援・救護活動を展開し、約4か月にわたり途切れることなく支援を継続しました。
また、海外の被災地でも支援活動を実施しています。2004年台湾中部の集中豪雨の際には、以前から交流のあった埔里基督教醫院に赴いて被災地救援活動を行いました。そのほか、2006年ジャワ島中部地震では災害人道医療支援会(HuMA)と協力し、現地の必要に応じて外科系の医師4名を派遣しました。

定期的なボランティア活動の開始
1962年にはじまった定期的なボランティア活動は、
当院の医療活動を支えるよき援助者として現在も続いています。
1959年に神戸ユニオン教会の9人の婦人により病院ボランティア活動が開始されました。1962年には定期的な活動に発展し、美容師、中高生、婦人など多数の病院奉仕グループが活動を開始しました。現在では多数の方が当院を支えています。
1967年より委員会制度をとり、自主的な運営・活動をしています。現在、当院ボランティアは(NPO法人)日本病院ボランティア協会に所属し、全国の病院ボランティアとつながりを持っています。
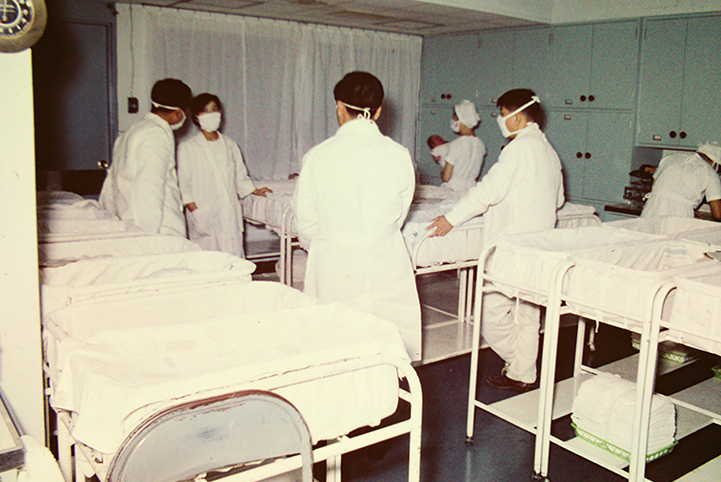
臨床研修制度の発足
各科ローテート方式による全人的な医学・医療の体得を目指して
独自のインターン制度で若手医師を教育。
1961年に脳神経外科医から「脳外科の3年の卒後研修プログラム」が提案され、1964年に当院初の研修医(無給)を受け入れました。この研修医は、当院研修中にアメリカ留学の登竜門といわれたECFMG試験に合格し、アメリカ留学を経験して、後に大学教授にも就任しています。
無報酬で懸命に働く若い医師たちの現状を知った初代院長のブラウンは、1968年に当院独自の有給のインターン制度を開始しました。
これは各科ローテート方式による1年間の研修でした。このインターン制度は、将来を必ずしも保証するものではありませんでしたが、各科ローテート研修による全人的な医学・医療の体得を求めて、毎年途切れることなくインターン志願者が当院にやってきました。
1992年には、厚生労働省臨床研修指定病院に指定され、現在では毎年15名の初期臨床研修医を受け入れています。
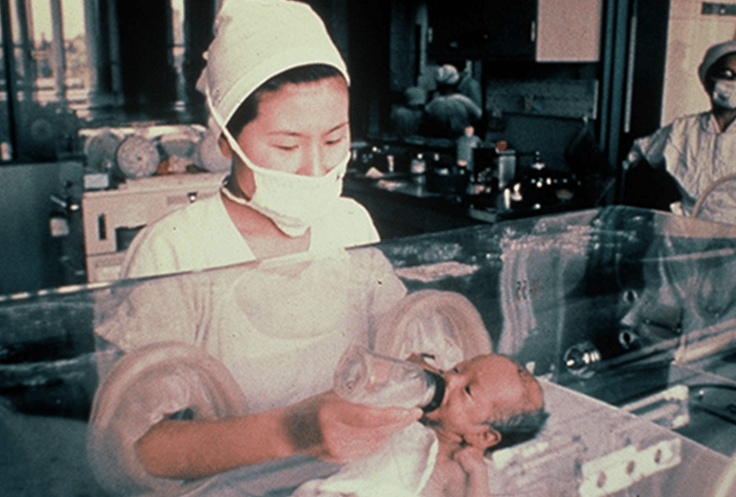
周産期医療の広がり
健康な赤ちゃんに育っていただくために。
当時の日本では長きにわたり、出産直後の新生児は産科医が医学管理を行うのが通例でしたが、アメリカでは周産期医療は産科と小児科の連携が一般的で、当院はアメリカ式の周産期医療を実践していました。この産科と小児科の伝統的チームワークを発展させるため、1972年にペリネータル・センター(産前・産後母子管理センター)を開設しました。
新生児用の人工呼吸器の導入(1975年)、看護スタッフ育成のための周産期医学公開講座などが積極的に行われました。
またこのころ、日本2例目となるシャム双生児分離手術の成功(1975年)、交換輸血1,000人の達成(1976年)などの話題で全国の注目を集めました。

末期がん患者へのチームアプローチ
(ホスピスプログラム:OCDP)
医師、看護師、ソーシャルワーカー、精神科医、牧師など、
日本初の末期がん患者へのチームアプローチ。
ホスピスプログラム(OCDP:Organized Care of Dying Patient)は、医師、看護師、ソーシャルワーカー、精神科医、牧師などの各専門スタッフがチームを組んでがん患者をサポートするチーム医療の名称です。医師からの発案で病院内の末期患者へのケアを行う専門的なチームの必要性が呼びかけられ、多くのスタッフたちの賛同を得てOCDPを開催しました。
また当院は、1984年日本で2番目となるホスピス病棟を開設し、日本の終末期医療の普及・発展に寄与しました。
病棟薬剤師の常駐
薬剤師による病棟常駐業務のはじまり
1976年4月に内科病棟に病棟薬剤師を設置しました。当時、アメリカの病院ではサテライトファーマシー制度が広く採用され、薬剤管理に効果をあげていました。看護部からの要請に対してブラウン初代院長から提案された病棟薬剤師配置は、このサテライトファーマシー制度の活用でした。
同年6月から内科病棟専任の薬剤師を配置し、回診随行、回診後のカンファレンスに参加して病棟ニーズを知悉した上で、1977年2月より常駐することとなりました。
病棟薬剤師の業務は、患者の薬歴作成、注射薬の供給、IVH(Intravenous Hyperalimentation=経中心静脈高カロリー輸液)の混合、投薬方法の改善(1回量1包装)、質疑応答・情報提供、薬物動態値の収集などで、薬剤師全員による協力体制が組まれました。
病棟薬剤師の病棟常駐は他病院ではまだ実施されておらず、当院が日本初の病棟薬剤師設置病院として医療界から注目を集め、新聞・雑誌などマスコミで報道されました。

訪問看護のはじまり
在宅の高齢者やホスピス患者を支えるために、訪問看護を開始。
1961年のMedical Committeeにおいて、病身の高齢者、終末期患者の多くが家庭で手厚い看護を受けたいことを望んでいる、と看護部から報告されました。しかし、訪問看護としては実現しないまま年月が経過しました。その後、1985年に専任の訪問看護担当を設け、本格的に訪問看護を開始しました。1990年には「訪問看護室」として独立した部署となり専任の保健師3人が訪問看護を担当。
1993年に老人訪問看護ステーションとして認可され、これを機に淀川キリスト教病院老人訪問看護ステーションを開設しました。1994年健康保険法の改正で「老人」枠が取り外されたことにより、1995年に淀川キリスト教病院訪問看護ステーションと名称を変更しました。
現在は、その機能を「よどきり医療と介護のまちづくり株式会社」に移し、病院と連携をしています。
広がる国際交流
初代院長の遺志を継いだ国際医療協力、海外医療機関との交流。
初代院長のブラウンが常々職員に期待したことは、第一にキリスト教の愛の精神に立った全人医療の実践であり、第二は、病院創立の初期に多大な愛の援助を受けたように、当院も発展途上国に医療援助など惜しみない協力を行うことでした。
その遺志を継いで、発展途上国への援助や協力、さらには海外との交流を推進するため、1988年に国際交流課を設置しました。米国長老教会をはじめとする団体との交流、韓国、台湾のほかミャンマー、バングラデシュ等、東南アジアのキリスト教病院との交流を深めるとともに、海外研修・医療協力・研修受け入れを行っています。

地域医療機関との連携
地域医療の充実を目指して。
地域医療に貢献してきた実績が認められ、2005年に大阪府地域医療支援病院に認定されました。かかりつけ医との医療連携や研修・勉強会などを行い、地域医療の充実と効率的な医療提供体制の確保に努めています。
また、大阪府がん診療拠点病院、地域周産期母子医療センター、大阪府小児地域医療センターの認定など、広く地域医療に貢献できるよう他の医療機関、行政とも協力関係を築き、地域医療の更なる充実を目指しています。

災害医療の最前線へ
東日本大震災 災害支援
2011年3月11日に発生した東日本大震災では、迅速な被災地支援を展開しました。
震災発生後、当院は直ちに医療支援隊を組織し、延べ17班、総勢68名の医師、看護師、コメディカル、薬剤師、事務職員、伝導部員が被災地へと派遣されました。
2011年3月下旬から7月上旬にかけて、被災された方々への医療支援活動を実施したほか、病院長自身も被災教会を訪問し、聖書や讃美歌、トラクトを届けるなど、心のケアにも深く関わりました。

新築移転
各施設の機能を集約し、地域に根差した医療を目指して。
2012年7月に施設の老朽化に伴い、診療所開設から57年間過ごした淡路の地から数百メートル先の柴島へ新築移転しました。移転にあたって、一度は淡路地域から離れる案も出ましたが、地元住民のみなさまから淡路地域からの移転を反対する声があがり、柴島の地を購入することができました。
これを機に、これまで分散された既設施設群を1棟に集約した新病院を建設することとなりました。
新病院開設により、周産期医療、救急・救命医療、終末期医療を三本柱に据え、総合的がん診療や脳・心臓・血管診療など、地域に根差した医療を行う地域医療支援病院を目指しています。

アジア初 医療型“こどもホスピス”の誕生
家族・仲間とともに過ごす癒しと希望のこどもホスピス。
重症心身障がい児者のレスパイト(医療短期入所)と、小児がん患児の看取りを行う医療型の“こどもホスピス”をアジアで初めて開設しました。
小児がんや難病、重度の障がいをもつこどもたちが家庭的な環境のなかで安心して医療(ケア)を受けることができるように、そして、ご家族のサポートを含めたこどもを中心とした総合的な小児緩和を目指しています。
困難を支えあい
コロナ禍の激動を乗り越え
2020年、新型コロナウィルス感染症という未曾有の危機が世界を襲いました。
外来患者数の減少、手術制限、病床稼働率の著名な低下など多大な影響を受ける中、全職員が献身的に対応にあたりました。
感染対策課、COVID-19 対策本部を中心に、マスクや手指衛生の徹底、ゾーニング導入により、大規模な院内クラスター発生を最小限に抑えることに注力。また、コロナ専用病棟(8A病棟)を確保し、入院患者さんの受け入れに尽力しました。
この頃からオンライン会議の導入や、様々な業務効率化により積極的に取り組むこととなりました。
混乱の中、ISOや病院機能評価の更新認定を受け、礼拝のオンライン配信や、疲弊した職員への手作りリース贈呈など、職員の心のケアも併行して取り組まれました。

多職種連携で入退院・相談支援を強化
「総合患者支援センター」開設
患者さんとご家族が安心して治療に専念し、退院後の生活へスムーズに戻れるよう、従来の患者支援センターの機能を強化した「総合患者支援センター」を2022年12月に開設しました。
主な機能は、入院準備から退院後支援までを一貫して担う「入退院支援」と、医療相談、医療安全、がん相談など各種相談窓口を統合した「相談窓口」です。
看護師、薬剤師、管理栄養士、医療ソーシャルワーカー、事務職など、多職種が連携し専門性を発揮することで、医師が診断・治療に専念できる体制を構築しています。
特にがん相談は、当院患者さん以外も利用可能です。2024年度には、周手術期管理チームによる入院前面談の開始や、スマートフォンを活用した情報配信サービスの導入で、サービス向上と業務効率化を両立。今後も多様なニーズに応えられるよう、より一層の機能充実を目指してまいります。
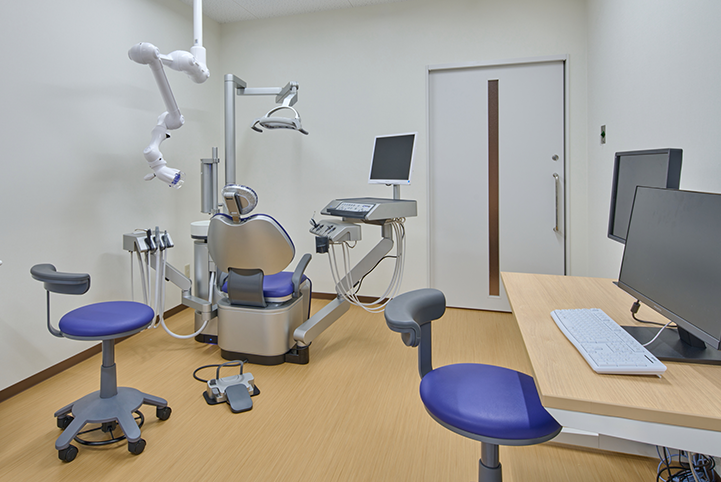
顎変形症・口腔がん治療の新たな拠点に
「歯科口腔外科」開設
専門性の高い口腔外科疾患に対し、高度な医療を提供することを目的に、2023年11月、「歯科口腔外科」を開設しました。特に注力するのは、口腔がんと顎変形症の治療です。
口腔がんについては、多くの種類に対応し、耳鼻科や形成外科などの他科との連携により、患者さん一人ひとりに併せた包括的な治療計画を立案・実施しています。
また、顎変形施症の治療においては、通常の歯列矯正だけでは治らない骨格の歪みを、口の中から骨を切る手術と矯正治療を組み合わせることで改善し、顔貌だけでなく正しい嚙み合わせに導きます。また、高齢期の誤嚥性肺炎や身体機能低下のリスク軽減を目指します。
加えて、手術前後の周術期口腔ケアを充実させることで、誤嚥性肺炎や術後合併症の予防に貢献し、患者さんの安心・安全な治療をサポートしています。

YCH救急車、能登を走る
令和6年能登半島地震 災害支援
2024年1月1日の能登半島地震発生後、当院救急科の夏川知輝医師率いる「HuMA」の医療チームは、1月5日に当院の救急車とワゴン車に支援物資を積み込み、現地へ出発しました。途中、寸断された道路を10時間かけて進み、物資を届けました。
当院の救急車はそのまま約2ヶ月間、患者搬送や救護所として被災地に貸し出され、その後も当院から医師や看護師が交代で被災地に赴き、継続的に支援にあたりました。
災害医療は、ドラマのような特殊な救命処置だけではありません。他の支援団体や自治体と連携し、避難所でのストレスケアや訪問診療など、被災者の心身の問題解決に寄り添う活動が大部分を占めました。



