発熱外来に関するお知らせ(2024年2月22日更新)
2023年5月8日付で新型コロナウイルス感染症は2類から5類に変わりましたが、
重症化リスクの高い方が多く通院されている当院では、ご自身および同居の方が新型コロナウイルスの診断を受けられた場合に、発症5日以内もしくは症状が軽快するまでの院内立ち入りを制限させていただきます。また発熱や咳・痰・咽頭痛・鼻汁などの感冒症状がある方は、発熱外来にて診療させていただきますので別記受付時間をご参照ください。
<お知らせ>
2024年3月1日より、発熱外来ご受診時に初診時選定療養費の徴収をさせていただきます。
詳細は以下のページをご覧ください。
発熱外来の受診につきまして、現在以下の方を対象として診察をおこないます。
既に陽性が判明している方で、抗ウイルス薬をご希望の方は必ず事前(平日 月~木:9-15時、金:9-13時)に電話で相談をお願いします。事前連絡のない受診では薬剤を確保できない場合があります。なお当院ではエンシトレルビル フマル酸(販売名:ゾコーバ)の処方はできません。
- 当院の診察券をお持ちの方
・ 発熱外来診療日:平日(月・火・水・木・金)
・ 受付時間:【小児科、成人とも】午前9時~11時まで
※当院発熱外来は無症状の方のPCR検査は行っておりません - 地域の診療所からのご紹介につきましては、診察券をお持ちでない初診の方も対応しておりますので、地域の診療所から地域医療連携センターまでご相談ください。
ピックアップ情報
PICKUP
-
関節外科・人工関節センター
カラダを支える下肢の大関節(特に股関節や膝関節)の軟骨がすり減ることで、膝関節や股関節の症状を引き起こします。手術をする/しないに関わらず関節外科に一…
-
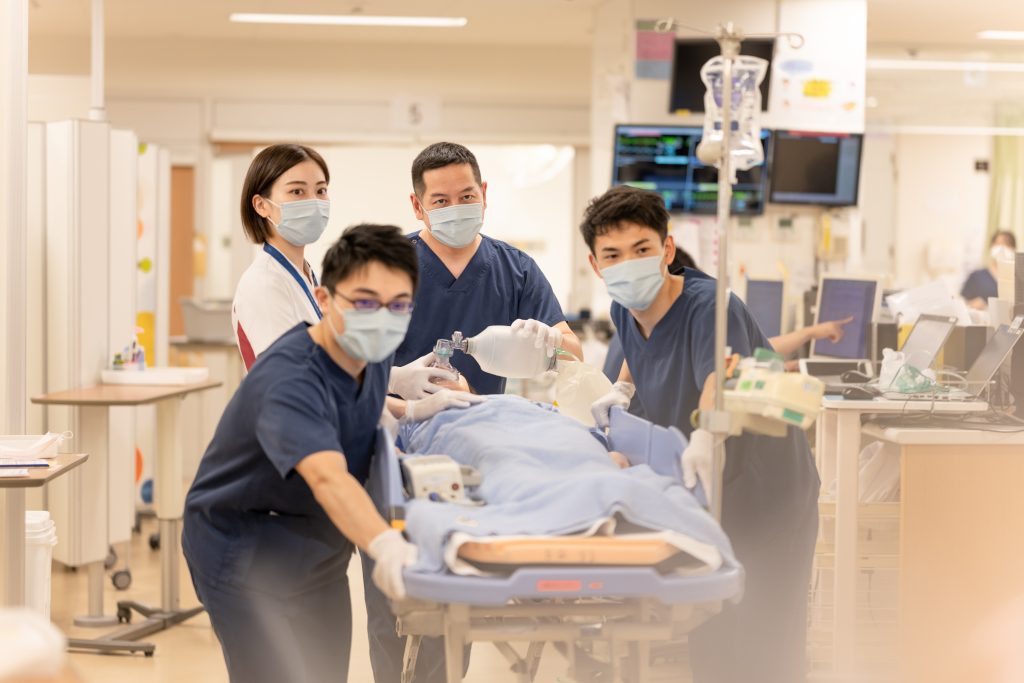
救急診療
淀川キリスト教病院は、24時間・365日体制で救急診療を行い、また高度な医療処置も行う急性期病院です。 急な病気やケガなど、緊急を要する治療が必要な患…
-
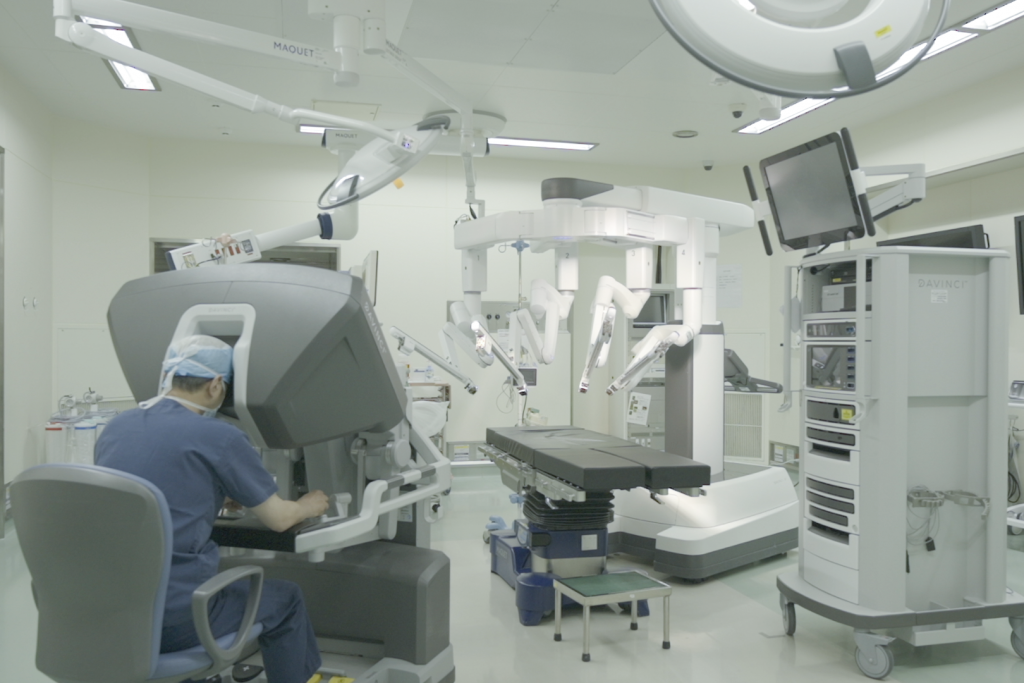
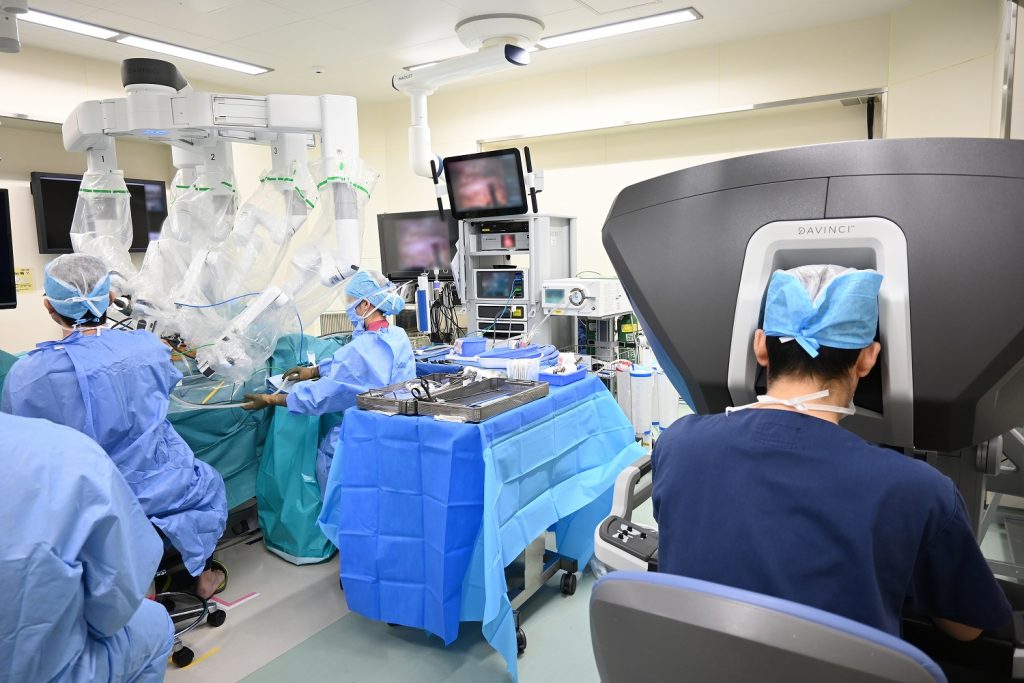
手術支援ロボット ダヴィンチXi
ダヴィンチはアメリカで開発された手術支援ロボットで、当院は「ダヴィンチXi」を導入しています。ロボット支援下手術は、体への負担の少ない手術として広く行…
-
消化器がん治療
消化器がんは、食道や胃、大腸、肝臓、すい臓、胆道にできるがんです。淀川キリスト教病院では、大阪府がん診療拠点病院として高度な医療を実施。消化器外科では…
-
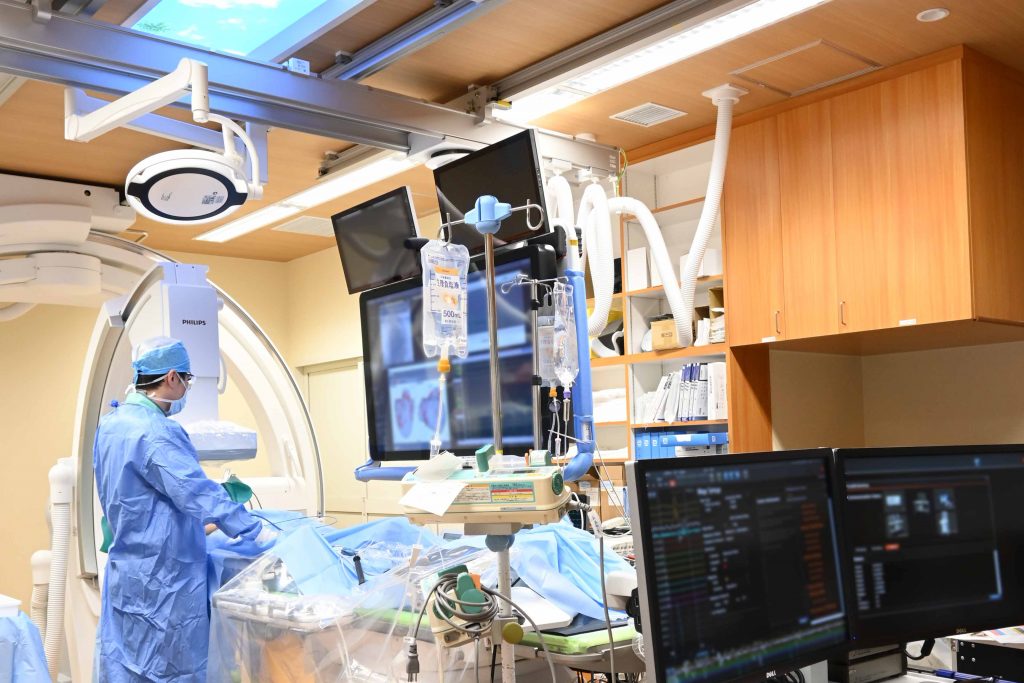
カテーテルアブレーション
アブレーション治療は不整脈の原因となる心筋に熱を加え、異常な電気信号の発生を止める治療です。当院では、一般的なカテーテルアブレーションとともに、ウルフ…
-
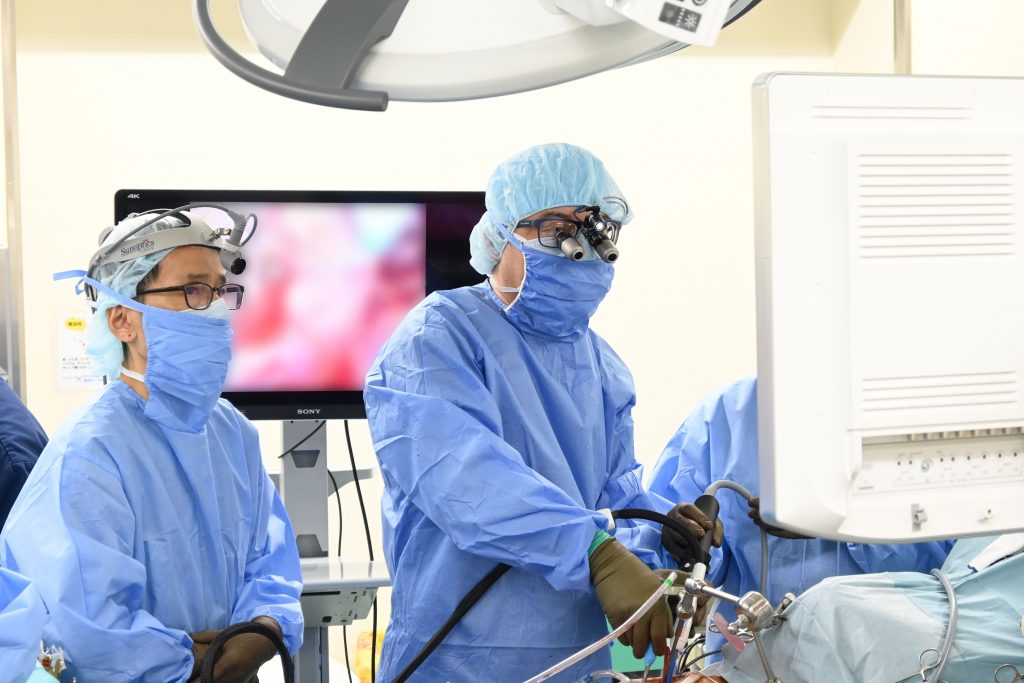
低侵襲心臓手術MICS
心臓手術を、胸部の骨を切らずに小さな傷で施行するのが、低侵襲心臓手術:MICS(ミックス)手術です。当院では、「完全胸腔鏡下で行うMICS(ミックス)…
-

関節外科・人工関節センター
カラダを支える下肢の大関節(特に股関節や膝関節)の軟骨がすり減ることで、膝関節や股関節の症状を引き起こします。手術をする/しないに関わらず関節外科に一…
-

救急診療
淀川キリスト教病院は、24時間・365日体制で救急診療を行い、また高度な医療処置も行う急性期病院です。 急な病気やケガなど、緊急を要する治療が必要な患…
-

手術支援ロボット ダヴィンチXi
ダヴィンチはアメリカで開発された手術支援ロボットで、当院は「ダヴィンチXi」を導入しています。ロボット支援下手術は、体への負担の少ない手術として広く行…
-

消化器がん治療
消化器がんは、食道や胃、大腸、肝臓、すい臓、胆道にできるがんです。淀川キリスト教病院では、大阪府がん診療拠点病院として高度な医療を実施。消化器外科では…
-

カテーテルアブレーション
アブレーション治療は不整脈の原因となる心筋に熱を加え、異常な電気信号の発生を止める治療です。当院では、一般的なカテーテルアブレーションとともに、ウルフ…
-

低侵襲心臓手術MICS
心臓手術を、胸部の骨を切らずに小さな傷で施行するのが、低侵襲心臓手術:MICS(ミックス)手術です。当院では、「完全胸腔鏡下で行うMICS(ミックス)…
病院からのお知らせ
- 2024年04月02日医療関係者の方へ2024年4月の外来担当表(地域の先生方用)を更新しました
- 2024年02月29日医療関係者の方へ2024年3月の外来担当表(地域の先生方用)を更新しました
- 2024年01月31日医療関係者の方へ2024年2月の外来担当表(地域の先生方用)を更新しました
- 2023年12月27日医療関係者の方へ2024年1月の外来担当表(地域の先生方用)を更新しました
- 2023年11月30日医療関係者の方へ2023年12月の外来担当表(地域の先生方用)を更新しました
- 2023年10月31日医療関係者の方へ2023年11月の外来担当表(地域の先生方用)を更新しました
- 2023年09月28日医療関係者の方へ2023年10月の外来担当表(地域の先生方用)を更新しました
外来受診のご案内
救命救急外来の受付は24時間行っています。
-
受付時間
月曜〜土曜 8:00 - 11:00
-
診療時間
平日 9:00 - 17:00
土曜 9:00 - 12:00
※午後は全て予約診 -
休診日
- 土曜日(午後)
- 日曜日
- 祝日
- 年末年始